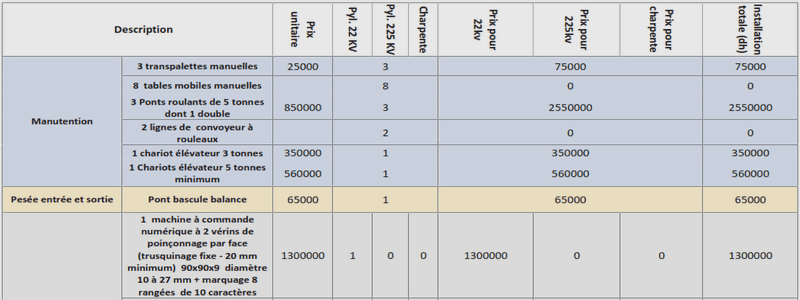
URGENCES – LEGISLATION
En préambule, il convient de définir une « urgences médicale » et de la distinguer d’une demande de soins non programmé. Le mot urgence vient du latin urgere qui signifie « pousser, presser ». Selon le sens commun elle se définit par « référence à une situation médicale exigeant une décision thérapeutique immédiate, » soit « une situation résultant de la réalisation d’un évènement pathologique, traumatologique ou de l’évolution d’une maladie qui fait naître un péril imminent à l’individu » (dictionnaire Quillet). Il n’existe pas une définition universelle de ce qui constitue une urgence, « la notion médicale fait intervenir deux acteurs antagonistes, celui qui appelle à l’aide et celui qui est sollicité : chacun apprécie différemment la situation. L’appelant ressent l’urgence de façon surtout subjective, c’est l’urgence ressentie. Celui qui est sollicité apprécie plus objectivement et cherche à distinguer l’urgence vraie de la fausse urgence. » (5) Il existe plusieurs classification médicale de l’urgence , notamment en fonction du degré de gravité selon la classification CCMU ( annexe 1) (6), mais il n’y a pas de gold standard établi.
Réglementations De manière générale
Article 223-6 du code pénal : « Quiconque pouvant empêcher par son action immédiate, sans risque pour lui ou pour les tiers, soit un crime, soit un délit contre l’intégrité corporelle de la personne s’abstient volontairement de le faire est puni de cinq ans d’emprisonnement et de 75 000 euros d’amende. Sera puni des mêmes peines quiconque s’abstient volontairement de porter à une URGENCES – LEGISLATION 6 personne en péril l’assistance que, sans risque pour lui ou pour les tiers, il pouvait lui prêter soit par son action personnelle, soit en provoquant un secours »
Statut du médecin selon le code de déontologie médicale
Article 9 (article r.4127-9 code de santé publique) : « tout médecin qui se trouve en présence d’un malade ou d’un blessé en péril ou, informé qu’un malade ou un blessé est en péril, doit lui porter assistance ou s’assurer qu’il reçoit les soins nécessaires. » Article 47 (article r.4127-47 code de santé publique) : « Quelles que soient les circonstances, la continuité des soins aux malades doit être assurée. Hors le cas d’urgence et celui où il manquerait à ses devoirs d’humanité, un médecin a le droit de refuser ses soins pour des raisons professionnelles ou personnelles. S’il se dégage de sa mission, il doit alors en avertir le patient et transmettre au médecin désigné par celui-ci les informations utiles à la poursuite des soins. » Il est donc possible pour un médecin de refuser des soins, mais dans le contexte d’urgence il paraît difficile de s’abstenir même si celle-ci s’avère douteuse sous peine de s’exposer à des sanction pénale ou disciplinaire. Article 77 (article r.4127-77 code de santé publique) « il est du devoir du médecin de participer à la permanence des soins dans le cadre des lois et des règlements qui l’organisent.
Statut du service d’urgence
Décret n°97-615 du 30 mai 1997 relatif à l’accueil et au traitement des urgences dans les établissements de santé ainsi qu’à certaines modalités de préparation des schémas d’organisation sanitaire et modifiant le code de la santé publique (9) « Art. R.712-68. – Elle accueille sans sélection tous les jours de l’année, vingt-quatre heures sur vingt-quatre, toute personne se présentant en situation d’urgence, y compris psychiatrique, et procède à son examen clinique » 7 Décret n° 2006-576 du 22 mai 2006 relatif à la médecine d’urgence et modifiant le code de la santé publique (dispositions réglementaires) : (10) « Art. R. 6123-18. – Tout établissement autorisé à exercer l’activité mentionnée au 3° de l’article R. 6123-1 est tenu d’accueillir en permanence dans la structure des urgences toute personne qui s’y présente en situation d’urgence ou qui lui est adressée, notamment par le SAMU. » « Art. R. 6123-19. – Pour assurer, postérieurement à son accueil, l’observation, les soins et la surveillance du patient jusqu’à son orientation, l’établissement organise la prise en charge diagnostique et thérapeutique selon le cas : – 1° Au sein de la structure des urgences ; – 2° Au sein de l’unité d’hospitalisation de courte durée ; – 3° Directement dans une structure de soins de l’établissement, notamment dans le cadre des prises en charge spécifiques prévues aux articles R. 6123-32-1 à R. 6123- 32-9 ; – 4° En orientant le patient vers une consultation de l’établissement ou d’un autre établissement de santé ; – 5° En liaison avec le SAMU, en l’orientant vers un autre établissement de santé apte à le prendre en charge et, si nécessaire, en assurant ou en faisant assurer son transfert ; – 6° En l’orientant vers un médecin de ville ou vers toute autre structure sanitaire ou toute autre structure médico-sociale adaptée à son état ou à sa situation. » Il est donc demandé d’accueillir toute personne se présentant en situation d’urgence, mais sans définir celle-ci. Elle ne précise pas si celle-ci prend en compte les soins non programmés. Le décret de 2006 permet néanmoins après une évaluation préalable de pouvoir redirigé le patient vers une structure adaptée dont fait partie la médecine de ville.
- Histoire des urgences
La médecine d’urgence est pratiquée de longue date puisque qu’on retrouve des traces notamment dans l’Egypte ancienne (trépanation, réduction luxation, antalgie par pavot…). L’Essor de la médecine d’urgence ne débute qu’au 16eme siècle avec la compréhension des mécanismes ventilatoire et circulatoire, puis au 18eme siècle avec le secours au noyer et la réanimation respiratoire. Elle ne devient vraiment efficace qu’à partir du 19eme siècle avec la mise en place de secours militaire. Avec la première guerre mondiale nait le triage des blessés et le premier SAMU officiel est créé le 5 juillet 1968. Les urgences s’implantent peu à peu dans toutes structures médicales de plus de 30 lits sous formes de postes de secours (loi 1941 et décret de 1943) La prise en charge des urgences a évolué du militaire vers le civil, du collectif vers l’individuel, et du chirurgical vers le médical. (11)
- Les Urgences de nos jours
Orientation vers les services d’urgences L’orientation vers les services d’urgences s’opère de deux manières différentes : Le patient arrive spontanément sans avoir pris de contact médical préalable, le plus souvent par ses propres moyens, il s’agit du mode de présentation principale Le patient est orienté par un tiers : SAMU, pompiers, médecins de ville, pharmacie, police. Le centre 15 a un rôle primordial dans la régularisation des flux aux urgences. Selon une enquête de la DRESS, le nombre d’appel a augmenté de 10% par an entre 1987 et 1997. En 1997, 11 millions d’appel pour 4 millions d’ouvertures de dossiers médicaux, et 1,3 million d’informations ou de conseils médicaux. En 1988, on ne dénombrait que 3, 5 millions d’appel pour 2 millions de création de dossiers. 9 On constate donc une modification des comportements des usagers, car si le nombre d’appel croit de façon importante, le nombre d’ouverture de dossiers diminue. Cela pouvant expliquer l’ augmentation de demande inadéquate face à des problèmes médicaux bénins ne relevant pas des SU.(12)
Organisation dans les services d’urgences
La fonction d’accueil et d’orientation a pour objectif de repérer les situations nécessitant une prise en charge immédiate en cas d’urgence vitale ou sévère et de décider de l’orientation première dans tous les autres cas. Son principe, désormais largement intégré dans les services d’urgence, repose essentiellement sur les infirmières d’orientation et d’accueil, présentes dans 68,4 % des services selon les résultats l’enquête de la DREES. Selon les recommandations de la SFMU (Société Française de Médecine d’Urgence) pour le triage aux urgences, il est recommandé qu’il soit réalisé par une IAO (Infirmer d’Accueil et d’Orientation) à l’arrivée dans un délais de 30 minutes. Une échelle spécifique est nécessaire (CCMU cf. Annexe 1) validée fiable et reproductible avec 5 niveaux afin d’orienter chacun vers la filière de soins adaptée à sa prise en charge. Il faut que le triage définisse pour chaque niveau un délai maximum d’attente avant prise en charge médicale. Plus récemment se sont mis en place des médecins d’accueil et d’orientation.(13) Leur rôle consiste à être l’interlocuteur des médecins de ville, qui peuvent les joindre sur une ligne téléphonique directe. Selon l’enquête de la DREES, ils sont présents dans 12 % des services.
Activités actuelles des Services d’Urgences
En 2016 on compte 1 769 516 passages soit +2,8% par rapport à 2015 et +12,6% sur les 5 dernières années.
Profil des patients : On note une légère surreprésentation masculine par rapport à la population générale. Les enfants et les personnes âgés sont les plus représentés notamment les moins de 5 ans et les femmes de plus de 85 ans. Horaire d’arrivées : 28 % pendant la nuit, 30% le week end, + 9% de passages par rapport à un jour de la semaine. Suractivité pendant l’été avec 11% de passages supplémentaires, liée à l’attractivité touristique de la région. Des admissions plus fréquentes en fin de matinée. Arrivée dans 74% des cas par leur propres moyens. 1% SMUR, 16% VSAV, 8% d’ambulance
Motifs de recours et gravité : Les motifs de recours se répartissent en 61% médico chirurgical, 31% traumatologie, la psychiatrie ne représente que 3% des passages. La majorité des admissions aux urgences concernent des patients jugés stables nécessitant un acte diagnostique ou thérapeutique complémentaire (CCMU 2). Les patients avec pronostic vital engagé (CCMU 4 et 5) représentent 1,6% des passages. La gravité des pathologies se modifient avec les âges, par exemple la classe CCMU 4 représentent 1/3 des admissions des plus de 75 ans.
Devenir des patients : 78% rentrent à leur domicile, 21% sont hospitalisés. Le profil des patients hospitalisés se distingue des consultants avec 63% d’hospitalisation pour les plus de 75 ans. A noter que les patients arrivant par leurs propres moyens sont 81% à rentrer à domicile au terme de la prise en charge