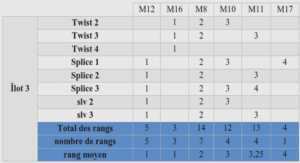
Quelle politique sanitaire ?
Sauvons les antibiotiques ! Face au développement des bactéries multi résistantes et à la pénurie de molécules capables de les endiguer, que faire pour prévenir un désastre annoncé ? Où allons-nous ?… Les revues internationales d’infectiologie multiplient les alertes vis-à-vis du développement croissant de bactéries multi résistantes pouvant échapper demain à tout traitement antibiotique. (Extrait du journal Le Monde du 12 mai 2012)Les antibiotiques, c’est pas automatique « . Qui ne se souvient de ce slogan, fer de lance de la campagne de sensibilisation menée en France en 2001 pour réduire le mauvais usage de ces médicaments ? Depuis cette date, les prescriptions d’antibiotiques en ville ont chuté d’environ 25 %. Ce succès demeure toutefois très insuffisant. La France demeure le troisième plus gros consommateur d’antibiotiques par habitant. Plus globalement, dans tous les pays développés, le recours à ces produits pas comme les autres reste banalisé. Il y a urgence à le réduire. C’est ce que répètent à l’envi les autorités sanitaires mobilisées autour de la Journée européenne de sensibilisation au bon usage des antibiotiques (European Antibiotic Awareness Day), fixée au 18 novembre. Instituée en 2008 par le Centre européen de prévention et de contrôle des maladies (ECDC), cette initiative a son équivalent aux Etats-Unis, en Australie et au Canada. Car la résistance des bactéries à cette classe de médicaments, due pour l’essentiel à une utilisation excessive ou mal appropriée, augmente partout dans le monde.
» Au cours des dernières années, il y a eu dans toute l’Europe une augmentation de la résistance, voire de la multirésistance aux antibiotiques chez des bactéries aussi courantes que K. pneumoniae et E. coli « , précise Marc Sprenger, directeur de l’ECDC. » Cela signifie que, pour les patients infectés par ces bactéries résistantes, seuls des produits de dernier recours, comme les carbapénèmes, restent disponibles. » Conséquence : la consommation de cette classe d’antibiotiques a considérablement augmenté dans l’Union européenne de 2007 à 2010, favorisant en retour l’apparition de nouvelles résistances. Les inquiétudes se concentrent sur l’évolution de trois agents infectieux particulièrement répandus. Le staphylocoque doré S. aureus, dont les souches résistantes à la méticilline ont atteint un taux record en milieu hospitalier dans les années 1980 (de 35 % à 40 % en France). L’entérobactérie E. coli, dont la résistance aux céphalosporines de troisième génération (C3G) n’a cessé d’augmenter depuis le début des années 2000. Et l’entérobactérie K. pneumoniae, qui souffre, en pire, de la même évolution qu’E. coli. Trois espèces vis-à-vis desquelles la France, dans sa lutte en matière de résistance aux antibiotiques, obtient, selon l’Institut national de veille sanitaire (InVS), des résultats mitigés.
La palme des bons élèves revient dans les trois cas aux pays scandinaves, qui ont mis en place, dès les années 1990, des systèmes de contrôle efficaces pour limiter la consommation des antibiotiques : le coeur du problème. Pourquoi la France utilise-t-elle par habitant trois fois plus d’antibiotiques que les pays les moins prescripteurs (Scandinavie, Suisse, Pays-Bas) ? Parce que les mauvaises habitudes reprennent depuis quelques années le dessus. » La dernière décennie peut être décomposée en deux périodes « , précise Philippe Cavalié, de l’Agence nationale de sécurité du médicament et des produits de santé (ANSM). » Les cinq premières années ont été marquées par une baisse régulière de la consommation, quel que soit le niveau des pathologies hivernales. Ensuite, l’évolution est en dents de scie avec une tendance plutôt orientée vers une légère croissance. » Le troisième plan national d’alerte sur les antibiotiques (2011-2016), qui, pour la première fois, fixe un objectif chiffré de réduction de la consommation (- 25 % en cinq ans), permettra-t-il de renverser à nouveau la tendance ? Si l’on tient compte du fait que de nombreuses prescriptions d’antibiotiques concernent encore, à tort, des infections virales (rhume, grippe), l’objectif n’a rien d’irréaliste.
La Direction générale de la santé (DGS), qui met à la disposition des citoyens des outils d’information sur Internet, en appelle à » une mobilisation de l’ensemble de la population « . Mais l’incitation, face à la gravité de la situation, sera-t-elle suffisante ? Ne faut-il pas, comme le suggèrent des voix de plus en plus nombreuses, instaurer des conditions d’utilisation plus contraignantes ? Créée en 2011 à l’initiative de professionnels de la santé et de l’association de défense des patients Le Lien, l’Alliance contre le développement des bactéries multirésistantes (ACdeBMR) tente notamment de convaincre les autorités sanitaires d’instaurer pour les antibiotiques un mécanisme de prescription spécifique, tel qu’il en existe pour les médicaments anticancéreux et d’autres produits toxiques.