Organisation génomique du virus et protéines
Le génome du VHB est formé d’une molécule d’ADN circulaire relâché partiellement double brin (ADNdb ou ADNrc) d’environ 3200 nucléotides. Il est composé d’un brin négatif d’environ 3200 bases, maintenu sous forme circulaire par son extrémité 5’ où se fixe l’ADN polymérase (Claudine, 2008) et un brin positif complémentaire de longueur variable.
L’organisation génomique de cette molécule d’ADN est compacte. Elle comprend quatre (4) cadres de lecture ou régions se chevauchant, permettant la transcription et la traduction des gènes viraux, pour aboutir à la synthèse des 7 protéines différentes (D’après WHO, 2008) (figure 3).
Le cadre de lecture S qui délimite les régions pré-S1, S2 et le gène S, code pour trois protéines de surfaces : la protéine L (Large), la protéine M (Middle) et la protéine S (Small) (Charnay et al., 1979). Celle-ci détermine l’antigénicité HBs. Ces 3 protéines partagent le domaine S formé de 4 domaines transmembranaires notés de I à IV. La protéine M contient en plus du domaine S, une extension N-terminale hydrophile, le domaine pre-S2. La protéine L contient, en plus des domaines S et Pre-S2, un domaine supplémentaire pre-S1 qui est myristillé au niveau du résidu glycine en position 2 à l’extrémité N-terminale (Figure 4). A chaque région correspond un codon permettant la lecture des 3 gènes.
o La protéine L correspond à l’expression du gène pré-S1 + pré-S2 + S ;
o La protéine M à l’expression du gène pré-S2 + S ;
o La protéine S à l’expression du gène S.
Le cadre de lecture C avec la région C et le gène C qui code pour 2 protéines : l’antigène HBe et l’antigène HBc (protéine de la capside), protéine cytoplasmique encore appelée protéine de core, détectable dans les hépatocytes infectés mais non secrété dans le plasma.
Le cadre de lecture P code l’ADN polymérase, une enzyme permettant la synthèse d’ADN viral.
Le cadre de lecture X code la protéine X. Cette dernière joue un rôle important dans la transactivation de la transcription virale (augmentation des ARN messagers) et dans
l’augmentation de l’activité de gène de la croissance cellulaire, contribuant ainsi au processus d’oncogenèse de la cellule infectée.
Les positions indiquées par les différents cadres de lecture ou Open Reading Frames (ORFs) sont susceptibles de varier en fonction du génotype du VHB.
Cycle de réplication
Les évènements précoces du cycle viral (fixation et pénétration du virion dans la cellule) sont encore mal connus. Les cellules cibles sont les hépatocytes mais aussi certaines cellules sanguines (lymphocytes). Cependant, les études avec des explants d’hépatocytes humain ou de canard, ont suggéré que la région pré-S1 du domaine L de la protéine d’enveloppe est impliqué dans l’attachement du VHB à la cellule hôte (Glebe et al., 2003). Une fois le virus pénètre par endocytose, il libère la nucléocapside dans le cytoplasme (Kann et al., 1997).
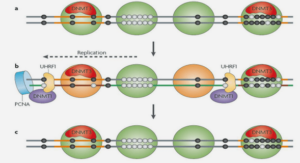
Après la décapsidation, l’ADN du VHB pénètre dans le noyau grâce à des signaux de localisation nucléaire portés par l’AgHBe. Le brin court S (+) complété par l’ADN asymétrique ouvert dans la particule devient double brin circulaire. On parle alors d’ADNccc (covalency closed circular DNA) qui s’associe à des histones cellulaires pour former un « mini chromosome » (Weiser et al., 1982).
La transcription est initiée dans le noyau par une ARN polymérase II qui à partir du brin L (-) de cet ADN super enroulé, produit un ARN pré génomique (ARN pg) de 3,3 kb et des ARN messagers subgénomiques de 2,4 ; 2,1 et 0,5 kb qui codent les protéines de capside, d’enveloppe préS2-S, préS1-S mais aussi P et X.
Dans le cytoplasme, l’ARN pg et la polymérase virale sont incorporés dans les capsides néoformées, où le brin L (-) d’ADN est synthétisé par un processus de transcription inverse par l’ADN polymérase virale. Ce brin L (-) d’ADN sert de matrice pour la synthèse du brin court S (-) alors que l’activité RNase H de la polymérase dégrade l’ARN pré génomique.
Les nucléocapsides vont être envoyées vers le réticulum endoplasmique où elles vont acquérir leur enveloppe. Les particules virales infectieuses ainsi formées vont sortir de la cellule par bourgeonnement (Weiser et al., 1982). Certaines nucléocapsides ne sont pas enveloppées et retournent dans le noyau où elles sont désassemblées entrainant la libération du génome viral et redémarrage d’un nouveau cycle de multiplication. Cette étape permet le maintien d’un « pool » d’ADNccc dans le noyau de l’hépatocyte, ce qui rend difficile l’élimination totale du virus par les traitements antiviraux. Les virions sont libérés sans doute par exocytose à partir des vésicules de Golgi (Figure 5). Les protéines d’enveloppe produites en excès s’assemblent en particules sous formes de sphères et de bâtonnets vides (Weiser et al., 1982).
Epidémiologie du virus de l’hépatite B
Répartition géographique du VHB
Selon l’OMS, il y’a deux milliards de personnes exposées et 257 millions de porteurstransmetteurs de l’antigène de surface (HBs). La prévalence est variable selon le continent, le pays, les régions, voire même les populations d’une même région. L’OMS distingue à la surface du globe trois situations épidémiologiques, évaluées d’après le taux de portage de l’AgHBs (WHO, 2015) (figure 6).
Les régions de forte endémicité sont définies par une prévalence de l’infection virale chronique supérieure à 8 %. Il s’agit de l’Afrique subsaharienne et des pays asiatiques.
Les régions d’endémicité intermédiaire ont une prévalence de l’infection chronique à VHB comprise entre 7 et 2%. Il s’agit des pays méditerranéens et des pays de l’Europe de l’Est.
Les régions de faible endémicité ont une prévalence de l’infection chronique à virus inférieure à 2% ; il s’agit de l’Europe du Nord, de l’Ouest, de l’Amérique du Nord et de l’Australie.
Nature et mode de contamination du virus de l’hépatite B
Le virus de l’hépatite B (VHB) est un virus à acide désoxyribonucléique (ADN) enveloppé appartenant à la famille des Hepadnaviridae, du genre Orthohepadnavirus qui regroupe le virus de l’hépatite B humain ainsi que le virus des rongeurs et les virus des singes (Pol, 2005).
Le VHB se transmet par contact avec les fluides corporels (liquides et secrétions biologiques) infectés et se fait principalement par voie sexuelle, voie parentérale (par les pratiques comme le partage intrafamilial d’objets tranchants (rasoirs, brosses à dents, coupes oncles…), les tatouages et les mutilations génitales), voie nosocomiale (d’un patient infecté à un autre ou d’un patient infecté à un personnel de santé et vice versa) et voie verticale (d’une mère infectée à sa progéniture à l’absence de toute mesure préventive). Cette dernière est conditionnée par l’importance de la réplication du virus chez la mère dont l’AgHBe est le témoin sérologique. Si la mère est infectée et porteuse d’AgHBe, le risque de transmission est proche de 100%. Si l’AgHBe est absent, ce risque est moindre (10 à 15%) (Bacq, 2008).
Evolution de l’hépatite B
L’hépatite B aiguë
L’hépatite virale B aiguë passe le plus souvent inaperçue. L’atteinte s’évolue en 5 phases (Figure 7):
une phase d’incubation d’environ 10 semaines où au cours de laquelle apparait dans le sang l’antigène HBs (AgHBs).
une phase pré-ictérique durant quelque jours en une semaine avec des symptômes non spécifiques mimant une grippe (fatigue, fièvre, douleurs articulaires). C’est au cours de cette phase qu’apparait dans le sang des Ac Anti-HBc de classe IgM caractéristiques d’une hépatite B aiguë récente (Krugman et al., 1979).
une phase d’ictère qui dure habituellement 2 à 3 semaines, avec apparition d’un ictère associant des urines foncées, des yeux jaunes, des selles décolorés, une fatigue importante. Le foie à la palpation peut être sensible (hépatalgie) et plus gros (hépatomégalie) et il peut exister des ganglions (adénopathies) et une augmentation du volume de la rate (splénomégalie). Sur le plan biologie il apparait une augmentation importante des transaminases (ALAT et ASAT) à plus de 10 fois la limite supérieure de la normale. Il y’a aussi une élévation de la bilirubine dans le sang.
une phase de décroissance de plusieurs semaines à plusieurs mois, avec diminution progressive de la fatigue et de la perte d’appétit.
une phase de guérison : comme toutes les infections virales, l’organisme par son système immunitaire va éliminer les cellules infectées tout en développant des anticorps. Après une hépatite virale B aiguë, comme nous l’avons déjà dit, 90 à 95% des patients guérissent spontanément. Sur le plan biologie il existe alors une disparition de l’AgHBs et des anticorps Anti-HBc de classe IgM et une apparition des anticorps Anti-HBs et Anti-HBc de classe IgG (Krugman et al., 1979).
Diagnostic au laboratoire d’une infection par le virus des hépatites
Diagnostic virologique du virus de l’hépatite B
Le diagnostic au laboratoire est posé par la recherche des marqueurs spécifiques et non spécifiques du VHB.
Recherche des marqueurs non spécifiques
Il est posé par le bilan de la fonction hépatique qui doit inclure les transaminases ASAT (aspartate amino-transférase) et ALAT (alamine amino-transférase), la bilirubine totale, le taux de prothrombine (TP), le gamma glutamine transférase (GGT), la phosphatase alcaline (PAL).
Transaminases: l’ASAT est présente dans le foie, les muscles, le coeur, les riens, le cerveau et le pancréas alors que l’ALAT est relativement spécifique du foie. Le dosage de ces enzymes est utilisé pour détecter une anomalie au niveau du foie : leur augmentation dans le sang est due à une libération anormale de ces enzymes par les cellules hépatiques endommagées, par exemple en raison d’une hépatite virale, d’une intoxication alcoolique. Le dosage des deux transaminases sera effectué simultanément, le rapport ASAT/ALAT sera calculé, car il donne des indications sur le type de lésion ou de pathologie hépatique en cause (Kafando, 1995).
Bilirubine: c’est un pigment jaune brunâtre produit naturellement lors de la destruction des globules rouges devenus trop vieux au niveau de la rate. Elle est ensuite véhiculée jusqu’au foie où elle donne sa couleur à la bile. La bile est expulsée dans le système digestif où elle colore les selles. Un taux de bilirubine total élevé confirme que vous avez une jaunisse, mais ne révèle pas la cause du problème (Kafando, 1995).
Recherche des marqueurs spécifiques
Cette détection repose sur deux types de techniques: directes (virologiques) et indirectes (sérologiques).
Diagnostic direct: au microscope électronique les particules de Dane ainsi que les sphères et les filaments produits en excès peuvent être mis en évidence assez facilement dans le sérum.
-Recherche des antigènes viraux: en pratique, les antigènes AgHBs et AgHBe sont mis en évidence dans le sérum par des techniques immuno-enzymatiques chez les sujets porteurs du virus. L’élément essentiel du diagnostic d’une infection par le VHB repose sur la mise en évidence dans le sérum de l’AgHBs. L’antigène HBe est un marqueur de réplication virale.
-Détection et quantification de l’ADN virale: elles peuvent être réalisées dans le sérum, le tissu hépatique ou dans les cellules mononuclées sanguines. La présence de l’ADN du virus est le meilleur marqueur de la multiplication virale et d’infectiosité du sérum. Les techniques de PCR en temps réel permettent une quantification sensible de l’ADN viral (Bahadi et al., 2013).
Diagnostic indirect: il permet la recherche de la réponse immunitaire de l’hôte par le dosage des anticorps dirigés contre les antigènes viraux : Anticorps anti-HBs, Anticorps anti-HBe, Anticorps anti-HBc totaux et les fractions IgM et IgG (Bahadi et al., 2013).
Recherche de L’ADN viral
La détection et la quantification du génome du VHB peuvent être réalisées dans le sérum, le tissu hépatique ou dans les cellules mononuclées sanguines. Elles reposent classiquement sur les méthodes d’amplification de la cible, de type Polymérase Chain Réaction (PCR).
Celles-ci sont plus sensibles que les techniques classiques et bénéficient d’un intervalle de quantification linéaire plus étendu. Celui-ci permet une quantification précise des charges virales élevées comme des charges virales basses observées sous traitement, faisant de ces techniques l’instrument de choix du suivi de la réponse virologique à la thérapeutique. Enfin, les techniques de PCR en temps réel n’exposent pas au risque de faux positifs liés à des contaminations et sont partiellement ou entièrement automatisées. Les résultats sont exprimés en UI/ml, indispensable pour la standardisation des résultats et l’émission de recommandation pratiques largement applicables (Désiré et al., 2011).
MATERIEL ET METHODES
Cadre et population d’étude
La présente étude s’est déroulée dans le laboratoire de Bactériologie-Virologie de l’hôpital Aristide Le Dantec et portait sur 1645 patients qui avaient une demande d’analyse adressée au laboratoire.
Critères d’inclusions
– Patients figurant sur le fichier de virologie du 1er janvier 2019 au 31 décembre 2019 ;
– Patients ayant une prescription de recherche d’au moins un marqueur du VHB ;
– Patients ayant une prescription de diagnostic du VHC.
Critères d’exclusions
– Les patients reçus en virologie pour d’autres recherches sur la même période d’étude ;
– Ceux qui ne répondent pas aux critères d’inclusion cités plus haut.
Type et période d’étude
C’est une étude rétrospective qui s’est déroulée sur la période allant du 1er janvier 2019 au 31 décembre 2019.
Matériel
Centrifugeuse
Un prélèvement de sang veineux a été recueilli sur des tubes secs de 5 ml dans la salle de prélèvement. Une fois au laboratoire, le sang est centrifugé à 3000 tours par minute pendant 5 minutes à fin de séparer le sérum du caillot.
L’automate d’immunoanalyse Architect Pus Abbott i-système Ci 9000
L’automate d’immunoanalyse Architect Plus Abbott i-système Ci 9000 (figure 10) a permis la recherche de tous les marqueurs avec les réactifs correspondants.
Dosage des marqueurs sur la Plateforme Architect system Abbott Diagnostics, USA
Recherche de l’AgHBs par la trousse AgHBs Qualitative II
Principe du test: C’est un test immunologique en une étape, utilisant le principe de dosage immunologique microparticulaire par chimiluminescence. Dans ce test, l’échantillon, les microparticules recouvertes d’Ac anti-HBs et le conjugué d’Ac anti-HBs marqué à l’acridinum sont mis en présence pour former un mélange réactionnel. L’AgHBs présent dans l’échantillon se lie aux microparticules recouvertes d’Ac anti-HBs et au conjugué d’Ac anti- HBs marqué à l’acridinum. Après lavage, le tampon de lavage supplémentaire est ajouté au mélange réactionnel. Après un autre cycle de lavage, les solutions de pré-activation et d’activation sont ajoutées au mélange réactionnel. La réaction chimiluminescente qui en résulte est mesurée en Unité Relatif de Lumière (URL). Il existe une relation directe entre la quantité d’AgHBs présente dans l’échantillon et les URL détectées par le système optique de l’automate.
Titrage des Ac anti-HBs par la trousse anti-HBs
Le test Architect Ac anti-HBs est un dosage immunologique en deux étapes utilisant la technologie de dosage microparticulaire par chimiluminescence pour la détermination quantitative de l’Ac anti-HBs dans le sérum.
Dans un premier temps, l’échantillon, le diluant et les microparticules paramagnétiques recouvertes d’AgHBs recombinants sont mis en présence. L’Anticorps anti-HBs présent dans l’échantillon se lie aux microparticules recouvertes d’AgHBs.
Dans un second temps et après lavage, le conjugué d’AgHBs marqué par l’acridinum est ajouté. Après un autre cycle de lavage, les solutions de préactivations et d’activations sont ajoutées au mélange réactionnel. La réaction chimiluminescente résultante est mesurée en URL. La concentration d’Ac anti-HBs de l’échantillon est déterminée par une courbe de calibration Architect anti-HBs préalablement établie.
Recherche de l’AgHBe
Le même principe que pour la recherche de l’AgHBs est utilisé.
Recherche des Ac anti HBe, Ac anti HBc et Ac anti VHC
Le même principe que pour la recherche de l’anticorps anti-HBs sur le système Architect est utilisé.
Analyses statistiques
L’analyse statistique a été faite par les logiciels EpiInfo.exe version 7.2.4.0 et Excel 2013. La valeur de Chi square correcte inférieure à 0,05 a été considéré comme statistiquement significative.