Les biothérapies sont considérées comme une véritable révolution thérapeutique. Ces molécules obtenues par génie biologique, ont pu voir le jour grâce aux progrès considérables réalisés dans les domaines de biologie moléculaire et d’immunologie. Leur utilisation première était limitée aux milieux d’oncologie, hématologie et de transplantation. Mais depuis leur avènement au cours des deux dernières décennies, elles ont pu enrichir l’arsenal thérapeutique utilisé au cours des maladies systémiques, qu’elles soient auto-immune ou auto-inflammatoire.
Ces traitements doivent leurs effets thérapeutiques à leur action modulatrice sur les différents acteurs et voies de la réponse immunitaire. Ils sont classés selon leur cible, parmi les molécules développées, nous disposons dans notre pays du Rituximab qui est un anticorps monoclonal anti CD20 utilisé initialement dans le traitement des lymphomes. Ainsi que des inhibiteurs du TNF alpha : Adalimumab, Infliximab et Etanercept. Et enfin de l’inhibiteur de l’interleukine 6 : Tocilizumab.
Ces molécules ont amené un nouvel espoir dans le traitement des maladies de système, notamment dans certains cas réfractaires aux traitements conventionnels. Elles peuvent également contribuer à l’épargne cortisonique chez des patients présentant une corticodépendance à de fortes doses. Tout ceci permet d’améliorer la qualité de vie et le pronostic des patients.
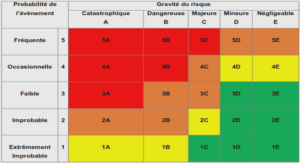
Aussi séduisantes soient-elles, plusieurs obstacles entravent la prescription des biothérapies. Comme tout autre médicament, elles ne sont pas dénuées d’effets secondaires. Nous citerons essentiellement le risque majoré d’infections opportunistes, d’hémopathies et de réactions anaphylactiques. Sans oublier le phénomène paradoxal de maladies auto-immunes (MAI) induites par les anti-TNF alpha. S’ajoute à cela leur coût important et enfin, les biothérapies utilisées actuellement en médecine interne sont pour la plupart prescrites en dehors de toute autorisation de mise sur le marché.
Physiopathologie des maladies auto-immunes
Malgré les connaissances actuelles, la physiopathologie des MAI reste encore mal élucidée. En théorie, il s’agit d’une activation du système immunitaire du patient contre ses propres antigènes. Un ou plusieurs facteurs rarement identifiés déclencheraient chez des personnes au terrain génétique particulier, une prolifération et une activation de lymphocytes T et B auto réactifs.
Cette réponse immunitaire spécifique d’antigène est orchestrée principalement par deux types de cellules: les cellules présentatrices d’Ag, particulièrement les cellules dendritiques (DC) et les lymphocytes (Lc). Ces cellules dendritiques ont pour rôle de présenter les antigènes aux lymphocytes T, ces derniers, une fois activés, vont proliférer et sécréter de nombreuses cytokines qui vont permettre l’activation de cellules cytotoxiques : macrophages, cellules natural killer (NK), la différenciation des Lc T CD8+ en Lc T cytotoxiques et l’activation des Lc B qui a aussi les capacités de présentation d’Ag et la coopération entre le Lc T et le Lc B via les molécules de costimulation va entraîner l’activation et la différentiation du Lc B en plasmocytes qui vont produire des taux élevés d’anticorps .
Rappel immunologique
Généralités sur les immunoglobulines :
Les immunoglobulines (Ig) sont des glycoprotéines produites par les lymphocytes B, mais excrétées seulement par leur descendance plasmocytaire. Elles sont douées d’activité anticorps, c’est-à-dire capables de se lier spécifiquement à un déterminant antigénique.
Modèle structural des immunoglobulines :
Les immunoglobulines sont construites selon le même modèle de base . Elles comportent toutes 4 chaînes polypeptidiques groupées en deux paires identiques de tailles inégales:
• 2 chaînes lourdes dites H, pour « Heavy », d’environ 50 kD.
• 2 chaînes légères dites L, pour « Light », d’environ 25 kD.
Les chaînes lourdes sont unies entre elles par un ou plusieurs ponts disulfures. Les chaînes légères sont unies aux chaînes lourdes par un pont disulfure très proche de leur extrémité carboxyterminale.
Structure des chaines lourdes :
Les chaines lourdes (50 KD), environ 450-600 acides aminés, sont constituées de 2 polypeptides définissant 2 régions caractéristiques :
• Une région constante (CH) située du coté COOH-terminal, comportant une zone flexible (charnière) responsable de la forme caractéristique en Y de la molécule d’immunoglobuline.
• Une région variable (VH) située du coté du NH2-terminal, constituée de 117 acides aminés. Ces AA sont situés dans 3 régions hypervariables : CDR (région de complémentarité, Complementarity determining region). Entre le premier et le second segment de la région constante se trouve un court segment d’une vingtaine d’acides aminés qui contient les ponts disulfures entre les chaînes lourdes appelé région charnière et qui assure un certain degré de flexibilité .
Structure des chaines légères
Les chaînes légères sont communes à l’ensemble des classes d’immunoglobulines, mais on en distingue 2 types antigéniquement différents: Kappa (Lk) et Lambda (Lλ). Le type Kappa est présent chez 60% des Ig et le type Lambda chez 40%.
• La moitié carboxyle terminale de la chaine est dite partie constante (CL). Elle renferme 110 acides aminés.
• Les 110 premiers acides aminés situé du coté NH2 terminale différent d´une chaine légère à une autre et constitue la partie variable (VL), qui tout comme son homologue VH possède trois régions hypervariables ou CDR situées sensiblement aux mêmes endroits que ceux de VH.
Domaines des immunoglobulines :
Chaque chaîne est formée de plusieurs domaines. Un domaine est une boucle composée d’environ 110 acides aminés (AA) reliés par un pont disulfure. Ces domaines sont de 2 types : variables et constants.
• Au niveau des chaines lourdes : 4 domaines (VH, CH1, CH2, CH3) (CH4 en plus pour les IgM et IgE)
• Au niveau des chaines légères : 2 domaines (VL et CL) .
Domaines variables :
Les domaines variables des chaines H et L (VH et VL) renferment le siège de la reconnaissance de l´épitope appelé paratope. La spécificité de chaque immunoglobuline implique une très grande variabilité des domaines VH et VL. Cette variabilité n´est pas répartie uniformément, en effet, on distingue 3 régions hypervariables, comportant la zone de contact avec l´épitope, appelées « Complementarity Determining Regions » (CDR).
Domaines constants :
Les domaines constants comprennent des AA peu variables et assurent les fonctions effectrices de l’Ig. Sur la chaîne L, il existe un seul domaine constant CL, et la chaîne lourde comprend 3 ou 4 domaines constants : CH1, CH2, CH3, (CH4). Sur certaines chaînes lourdes, il existe une région charnière qui sépare les domaines VH et CH1 des domaines CH2 et CH3.
INTRODUCTION |