Le paludisme
INTRODUCTION
Le paludisme est une maladie causée par un hématozoaire du genre Plasmodium. Il est transmis suite à la piqûre d’un moustique femelle infestée du genre Anopheles. Cinq (5) espèces de Plasmodium sont retrouvées en pathologie humaine : P. falciparum, P. vivax, P. malariae, P. ovale et P. knowlesi. (Sutherland et al., 2010). L’espèce P. falciparum est retrouvée dans 97% des cas de paludisme dont la majeure partie est enregistrée en Afrique subsaharienne. Elle peut entraîner des manifestations graves de l’infection pouvant entrainer la mort. En 2017, le nombre de cas de paludisme a été estimé à 219 millions avec 435000 cas de décès enregistrés dans le monde. Les enfants de moins de 5 ans sont les plus vulnérables face au paludisme, ils représentent (61%) des décès associés au paludisme dans le monde (WHO, 2018). Au Sénégal, le Programme National de Lutte contre le Paludisme (PNLP) a rapporté en 2016 une prévalence parasitaire de 1,2% et une mortalité de 33‰ naissances vivantes chez les moins de 5 ans en 2014. Entre 2016 et 2017, l’incidence palustre a augmenté de 9,8% pour atteindre 25,94‰ en 2017 contre 23,62‰ en 2016. En 2017, la morbidité proportionnelle palustre passera de 5,40% en 2013 à 3,26% soit une réduction de 40% et la mortalité proportionnelle palustre, elle, va passer de 7,50% en 2013 à 1,73% en 2017 soit une réduction de 77%. (PNLP, 2016 ; PNLP, 2017). Face à ce problème de santé publique que représente le paludisme dans le monde et suite aux recommandations de l’OMS, le Sénégal, comme beaucoup d’autres pays, a adopté plusieurs stratégies de lutte et de contrôle en vue d’éliminer le paludisme. C’est entre autres : la lutte anti vectorielle (utilisation de moustiquaires imprégnées d’insecticide à longue durée d’Action (MILDA), les pulvérisations intra domiciliaires à effet rémanent, l’accès rapide au diagnostic grâce aux Tests de Diagnostic Rapide (TDR) et le traitement précoce (à bases de dérivés d’Artémisinine (CTA)) des cas confirmés, le traitement préventif intermittent (TPI) avec la Sulfadoxine-Pyriméthamine (SP) chez les femmes enceintes, la chimio prévention du paludisme saisonner (CPS) à la SP associe à l’Amodiaquine (AQ) chez les enfants de moins de dix (10) ans (PNLP, 2018 ; WHO, 2001-2018). Malheureusement, la pression médicamenteuse, exercée au fil du temps sur le Plasmodium, a fini par sélectionner des parasites résistants aux antipaludiques utilisés amplifiant ainsi le fardeau de cette maladie (Dondorp et al., 2009). En effet, il a été démontré que les mutations observées sur plusieurs marqueurs moléculaires notamment le Pfcrt pour la Chloroquine, le Pfmdr1 pour l’Amodiaquine et la Luméfantrine, le Pfdhfr pour la Pyriméthamine, le Pfdhps pour la Sulfadoxine et le PfK13 pour l’Artémisinine, confèrent une résistance aux médicaments antipaludiques (Price et al., 1999 ; Djimdé et al., 2001 ; Chapadense et al., 2019 ; Jiang et al., 2019). 2 Au Sénégal, après le retrait de la Chloroquine en 2003, il a été respectivement noté des taux de prévalence de ces mutations de 11% pour le codon N86Y du gène pfmdr1 à Dakar, en 2017, de 93%, pour la triple mutation du gène dhfr (N51I / C59R / S108N) et de 66% pour la quadruple mutation des gènes dhfr et dhps (N51I / C59R / S108N / A437G) à Thiès en 2011. La résistance aux dérivés d’Artémisinine n’a, à ce jour, pas encore été notifiée au Sénégal qui vise l’élimination du paludisme aux vues des efforts consentis dans la réduction de cette maladie. Cependant, l’émergence de la résistance aux dérivés d’artémisinine a été rapportée en Asie du Sud-Est et pourrait compromettre les succès qui ont conduit à la réduction de la morbidité proportionnelle palustre de 40% et de la mortalité proportionnelle palustre de 77%, en 2017 (Dondorp et al., 2009 ; Ndiaye et al., 2013 ; WHO, 2012 ; Ariey et al., 2014 ; Ashley et al., 2014 ; Mbaye et al., 2017 ; PNLP, 2017). Pour cela, il est nécessaire de surveiller la dynamique de la chimiorésistance de Plasmodium falciparum au Sénégal en vue de contribuer à cet élan d’élimination du paludisme. C’est pourquoi, nous nous sommes proposés d’évaluer l’efficacité des antipaludiques, par une approche phénotypique (test ex vivo) et moléculaire (High Resolution Melting – HRM), dans la région de Thiès (Sénégal). Pour réaliser ce travail, nous nous sommes fixés comme : Objectif général Etudier la sensibilité de Plasmodium falciparum aux molécules antipaludiques utilisées dans la région de Thiès au Sénégal. Objectifs spécifiques Déterminer la sensibilité d’isolats de P. falciparum à la Chloroquine, la Pipéraquine, l’Amodiaquine, la Lumefantrine, la Méfloquine et à la Quinine. Déterminer la prévalence des mutations des gènes Pfcrt (K76T) et Pfmrd1 (N86Y, Y184F, Y1246D) ; Corréler les résultats phénotypiques et les résultats génotypiques des marqueurs Pfcrt et Pfmrd1
Epidémiologie
Agent pathogène
Les Plasmodiums sont des hémiparasites intracellulaires, amiboïdes, produisant du pigment provenant de la dégradation de l’hémoglobine. Les caractères communs au Plasmodium sont : corps nus, situation intracellulaire et nutrition par osmose. I-1-2- Classification Phylum : Apicomplexa Classe : Sporozoea Sous-classe : Coccidia Ordre : Eucoccidiida Sous-ordre : Haemosporiina Famille : Plasmodiidae Genre : Plasmodium Espèces :P. malariae, P. ovale, P. vivax, P. knowlesi Sous-genre : Laverania Espèce : P. falciparum
Morphologie
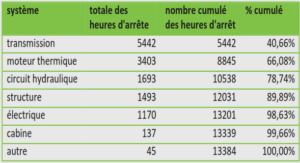
Après coloration au May-Grùnwald-Giemsa, sur un frottis mince, le Plasmodium apparait sous différentes formes : trophozoïte, schizonte, gamétocyte. L’aspect de ces différentes formes permet de différencier les 5 espèces pouvant infester l’homme : P. falciparum P. malariae P. ovale P.vivax et P. knowlesi (Dièye, 2016). Le Tableau 1 nous donnera plus de détaille (Image voir annexe)
Vecteur et Transmission
Le paludisme est transmis, le plus souvent par la piqûre d’un moustique infesté. Il existe 400 espèces de moustique dont 60 assurant la transmission du paludisme. Ces derniers appartiennent au phylum des Arthropodes, à la classe des insectes, l’ordre des diptères, au sous ordre des Nématocères, à la famille des Culicidae ou moustique, à la sous-famille des Anophelinae, au genre Anopheles. Seules les femelles sont hématophages et ont une activité nocturne. Au Sénégal, les espèces responsables de la transmission du paludisme sont A. gambiae et A. funestus. Mais, nous y rencontrons aussi A. arabiensis, A. melas, A. nili. (WHO, 2016) 4 Cependant, il existe trois autres modes de transmission plus rares de l’infection palustre : la contamination accidentelle lors d’une transfusion avec du sang contenant des hématies parasitées ; la transmission congénitale qui résulte d’une transmission materno-fœtale chez le nouveau-né ; la contamination par aiguilles souillées ou accident de laboratoire ; la transmission du paludisme est favorisée par plusieurs facteurs dont la température, l’eau, l’humidité et les facteurs anthropiques (barrages et irrigations).
Biologie de l’espèce Plasmodium falciparum
Cycle parasitaire
Chez l’homme Les sporozoïtes inoculés par l’anophèle femelle lors de son repas sanguin restent pendant une trentaine de minutes maximum dans la peau, la lymphe et le sang. Beaucoup sont détruits par les macrophages mais certains parviennent à gagner les hépatocytes. Ils se transforment en schizontes pré-érythrocytaires ou « corps bleus » (formes multinucléées) qui, après 7 à 15 jours de maturation, éclatent et libèrent des milliers de mérozoïtes dans le sang (10 000 à 30 000 mérozoïtes en fonction des espèces) qui passent dans le sang et infectent les hématies. La phase intra-hépatique représente le cycle exo-érythrocytaire schizogonique. Dans l’hématie, le mérozoïte donne un trophozoïte qui, à maturité, forme un schizonte endoérythrocytaire. Le schizonte mature se lyse, libère des mérozoïtes qui vont infecter d’autres hématies : c’est le cycle endoérythrocytaire. Ce cycle dure 48h pour P. falciparum, P. vivax et P. ovale, et 72h chez P. malariae, 24h pour P. knowlesi. Après un certain nombre de cycles érythrocytaires, certains mérozoïtes subissent une maturation d’une dizaine de jours, accompagnée d’une différenciation sexuée : ils se transforment en gamétocytes à potentiel mâle ou femelle, qui vont rester en circulation dans le sang pendant 10 à 15 jours. 5 Chez l’anophèle femelle Les gamétocytes, ingérés par le moustique lors d’un repas sanguin sur un sujet infecté, se transforment en gamètes mâles et femelles qui fusionnent en un œuf libre, mobile appelé ookinète. Cet ookinète quitte la lumière du tube digestif, se fixe ensuite à la paroi externe de l’estomac et se transforme en oocyste. Les cellules parasitaires se multiplient à l’intérieur de cet oocyste, produisant des centaines de sporozoïtes qui migrent ensuite vers les glandes salivaires du moustique. Ces sporozoïtes sont les formes infectantes prêtes à être inoculées avec la salive du moustique, lors d’un repas sanguin sur un hôte vertébré (figure 2) (ANOFEL, 2014)