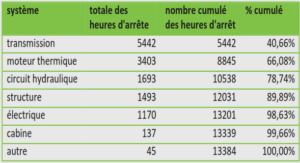
La résistance des bactéries aux antibiotiques et conséquences
L’usage croissant des antibiotiques en pathologie animale s’est traduit comme en pathologie humaine par une augmentation progressive du nombre de bactéries antibiorésistantes. L’évolution de la résistance aux antibiotiques est décrite pour les espèces bactériennes majeures en pathologie animale que sont les Salmonelles et les Escherichia coli. Certains des facteurs responsables de cette évolution, pression de sélection par les antibiotiques, supports génétiques de la résistance, aspects épidémiologiques sont envisagés afin de tirer des conséquences pratiques pour l’antibiothérapie actuelle et future.
Définition de l’antibiorésistance
L’antibiorésistance ou la résistance aux antibiotiques correspond à l’absence ou la diminution de sensibilité d’une souche bactérienne à un antibiotique [28]. On distingue deux types de résistance : la résistance naturelle qui est une caractéristique propre à u ne espèce bactérienne définissant le caractère « sauvage » ou sensible de cette espèce, et la résistance acquise qui caractérise certaines souches au sein d’une espèce bactérienne. Cette résistance est le résultat d’une modification génétique liée soit à une mutation, soit à une acquisition de matériel étranger [29]. Ce type de résistance constitue le problème majeur de l’antibiothérapie et explique l’usure des antibiotiques au cours du temps.
Supports génétiques de la résistance
Les gènes de résistance aux antibiotiques se situent soit sur le chromosome bactérien, soit sur des éléments extrachromosomiques appelés plasmides [13] . Résistance chromosomique
Résistance extrachromosomique ou plasmidique
La résistance d’origine plasmidique est un phénomène d’une grande ampleur, car elle intéresse plusieurs antibiotiques majeurs et elle s’exerce dans 90% des cas de résistance [21]. Elle résulte de l’acquisition par la bactérie de fragments d’ADN La résistance des bactéries aux antibiotiques et conséquences L’usage croissant des antibiotiques en pathologie animale s’est traduit comme en pathologie humaine par une augmentation progressive du nombre de bactéries antibiorésistantes. L’évolution de la résistance aux antibiotiques est décrite pour les espèces bactériennes majeures en pathologie animale que sont les Salmonelles et les Escherichia coli. Certains des facteurs responsables de cette évolution, pression de sélection par les antibiotiques, supports génétiques de la résistance, aspects épidémiologiques sont envisagés afin de tirer des conséquences pratiques pour l’antibiothérapie actuelle et future.
Définition de l’antibiorésistance
L’antibiorésistance ou la résistance aux antibiotiques correspond à l’absence ou la diminution de sensibilité d’une souche bactérienne à un antibiotique [28]. On distingue deux types de résistance : la résistance naturelle qui est une caractéristique propre à u ne espèce bactérienne définissant le caractère « sauvage » ou sensible de cette espèce, et la résistance acquise qui caractérise certaines souches au sein d’une espèce bactérienne. Cette résistance est le résultat d’une modification génétique liée soit à une mutation, soit à une acquisition de matériel étranger [29]. Ce type de résistance constitue le problème majeur de l’antibiothérapie et explique l’usure des antibiotiques au cours du temps.
Supports génétiques de la résistance
Les gènes de résistance aux antibiotiques se situent soit sur le chromosome bactérien, soit sur des éléments extrachromosomiques appelés plasmides [13] .
Résistance chromosomique
La résistance chromosomique résulte d’une mutation chromosomique qui confère à la bactérie la possibilité de résister à un antibiotique. La mutation est un événement rare 17 extrachromosomiques, les plasmides, qui ont la propriété de se répliquer indépendamment de l’ADN chromosomique et qui contiennent l’information génétique pour le mécanisme de résistance. Le plasmide de résistance ou facteur R est constitué de deux unités : un déterminant de résistance qui possède l’information de résistance et un facteur de transfert de résistance qui contient l’information permettant de transférer cette résistance d’une bactérie à une autre. Ces déterminants de résistance peuvent eux mêmes passer d’un plasmide à un autre, d’un plasmide à un chromosome ou réciproquement, grâce à des transposons, c’est à dire des séquences d’insertion. La résistance est multiple, elle touche plusieurs antibiotiques et l’usage d’un seul antibiotique peut sélectionner des souches multirésistantes. Elle est instable et réversible, car certaines bactéries peuvent perdre leurs plasmides de résistance. Les plasmides ou facteurs de résistance sont rencontrés principalement chez les Staphylocoques et les bacilles Gram à négatif [21].
Mécanismes de la résistance
Quel que soit le support génétique de la résistance, elle s’exprime au niveau cellulaire par différents mécanismes biochimiques dont les plus importants sont : • L’inactivation de l’antibiotique : ce mécanisme de résistance est d’une importance pratique considérable car il touche des antibiotiques très utilisés en thérapeutique. Certains antibiotiques sont détruits par des enzymes sécrétées par les bactéries avant même d’avoir eu le temps de parvenir à leur site d’action. C’est le principal mécanisme de résistance des bactéries aux βlactamines, aminosides, et chloramphénicol. • La diminution de la pénétration de l’antibiotique dans la bactérie : les antibiotiques pénètrent à l’intérieur de la bactérie grâce à des protéines qui se trouvent à la surface de la bactérie et appelées porines. Une modification de la structure de ces porines bloque le passage des antibiotiques. C’est le principal mécanisme de résistance aux tétracyclines. • Modification ou substitution du site de l’antibiotique : les antibiotiques agissent de façon spécifique en se fixant sur certains sites cellulaires. Une faible modification structurale de ces sites peut diminuer ou su pprimer l’affinité de certains antibiotiques pour leurs récepteurs bactériens. C’est le cas de la résistance de certaines bactéries aux macrolides, sulfamides, aminocyclitols. Il existe des réservoirs de bactéries résistantes, de plasmides et de gènes de résistance dont la circulation souvent méconnue contribue au maintien et à l’évolution de l’antibiorésistance.