Invasion muqueuse au cours de la colonisation nasale à Staphylococcus aureus
Internalisation de S. aureus dans les cellules épithéliales
Réservoir intracellulaire de S. aureus au cours de la colonisation nasale chez l’Homme
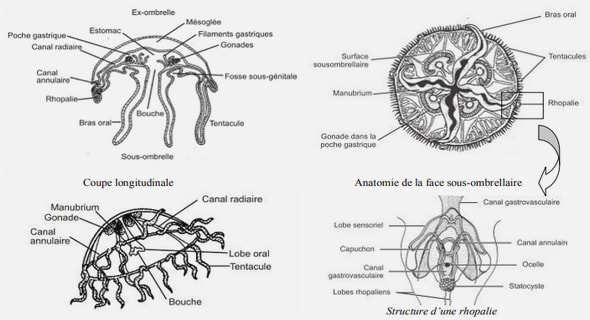
Longtemps considéré comme une bactérie uniquement extracellulaire, la capacité de S. aureus à envahir des cellules phagocytaires non professionnelles (NPPCs) comme les ostéoblastes, les fibroblastes, les kératinocytes, les cellules épithéliales et les cellules endothéliales est maintenant largement reconnue (Strobel et al. 2016). Si le rôle de ce réservoir dans la persistance de la colonisation nasale reste à démontrer, la présence de S. aureus intracellulaire au sein de la muqueuse nasale a été observée dans un premier temps chez des patients souffrants d’une pathologie inflammatoire chronique de la muqueuse nasale, la rhino sinusite chronique avec ou sans polypose (Tableau 5) 23 Tableau 5. Synthèse des études sur la prévalence du portage intracellulaire nasal de S. aureus chez les sujets atteints de RSC Etude Patients avec rhino sinusite chronique (n) Prévalence de SA intracellulaire Observations (Plouin-Gaudon et al. 2006) 27 62,9% (n=17) Taux d’échec thérapeutique de la RSC plus élevé chez les porteurs intracellulaires (Corriveau et al. 2009) 31 32,3% (n=10) 3 patients (/9) sans rhino sinusite chronique avec S. aureus intracellulaire (Sachse et al. 2010) 30 56,7% (n=17) Aucun patient (/10) sans rhino sinusite chronique avec S. aureus intracellulaire (Tan et al. 2012) 36 55,6% (n=20) Aucun patient (/8) sans rhino sinusite chronique avec S. aureus intracellulaire (Tan et al. 2013) 51 39,2% (n=20) Plus haut risque d’échappement thérapeutique tardif de la RSC chez les sujets avec réservoir intracellulaire. (Kim et al. 2013) 31 58,1% (n=18) 1 patient (/9) sans rhino sinusite chronique avec S. aureus intracellulaire (Ou et al. 2016) 40 65,0% (n=26) 3 patients (/8) sans rhino sinusite chronique avec S. aureus intracellulaire (Ou et al. 2017) 34 76,5% (n=26) Détection de S. aureus intracellulaire à différents temps malgré une tentative de décolonisation nasale Total 280 55,0% (n=154) 7 patient (/44) sans rhino sinusite chronique avec S. aureus intracellulaire Dans cette population ce réservoir intracellulaire est plus fréquemment retrouvé chez les patients souffrant de rhino sinusite chronique sans polypose nasale comparativement à ceux présentant des polypes (Ou et al. 2016). Dans cette étude, les auteurs décrivent une infiltration par des cellules inflammatoires chez les patients présentant un réservoir intracellulaire de S. aureus qui ne semble pas être associée à une aggravation des symptômes cliniques ni à un risque accru d’échec thérapeutique. Cette dernière observation est cependant en contradiction avec celles faites par d’autres auteurs qui suggèrent que le réservoir intracellulaire de S. aureus serait à l’origine d’un taux d’échecs thérapeutiques et de rechutes plus importants (Corriveau et al. 2009; Tan et al. 2013). Dans ces études centrées sur la rhino sinusite chronique, Il est intéressant de noter la présence de S. aureus en intracellulaire parmi les patients sains issus des bras contrôles (Tableau 5). Ainsi, avec de très faibles nombres d’individus étudiés, les prévalences de S. aureus intracellulaire mesurées en population saine sont très variables, pouvant aller de 0% (0/10) (Sachse et al. 2010) à 37,5% (3/8) (Ou et al. 2016), avec une moyenne de 16% (7/44). Une étude en microscopie confocale de biopsies de la muqueuse nasale de volontaires sains a montré que la prévalence de S. aureusintra muqueux dans le vestibulum nasi était de 55,5% chez des porteurs persistants de S. aureus (10/18)(Hanssen et al. 2017). Dans cette étude, la bactérie a été observée dans différentes couches de la muqueuse mais c’est au niveau du stratum corneum (composé de kératinocytes matures) que la majorité des observations a été faite (Figure 3). 24 Figure 3. Localisation intra tissulaire de S. aureus sur biopsie nasale par Hanssen et al. La prévalence exacte de S. aureus en intracellulaire chez les porteurs est encore approximative en raison des effectifs faibles de volontaire inclus dans les études. A ce jour, aucune étude de grande échelle n’a été conduite et l’observation de S. aureus en intracellulaire in vivo ou ex vivo est encore difficile à effectuer en pratique courante. Or, si l’adhésion est la première étape nécessaire à la colonisation nasale, l’invasion cellulaire pourrait jouer un rôle central dans la persistance du portage. 2 Mécanismes moléculaires d’internalisation de S. aureus Différentes voies d’internalisation ont été décrites, certaines faisant intervenir des protéines de S. aureus décrites comme participant à l’adhésion cellulaire. Nous allons détailler dans ce paragraphe les différents facteurs bactériens impliqués dans l’invasion par S. aureus. Protéines de liaison à la fibronectine (FnBPs) Plusieurs études ont montré que les protéines de liaisons à la fibronectine (FnBPs) ont un rôle majeur dans l’internalisation de S. aureus dans les cellules phagocytaires non-professionnelles (Josse et al. 2017). L’interaction des FnBPs de S. aureus avec l’intégrine cellulaire α5β1 via les molécules de fibronectine cellulaire est considérée comme la principale voie d’internalisation de S. aureus dans la cellule eucaryote (Tran Van Nhieu et Isberg 1993). Les souches n’exprimant pas les FnBPs (Δfnb) ont un niveau d’internalisation très fortement diminué dans les NPPCs in vitro (Fowler et al. 2000). Il est estimé qu’une FnBP peut fixer entre 6 et 9 molécules de fibronectine qui sont capables de recruter plusieurs intégrines α5β1 à la membrane cellulaire pour activer une cascade de réactions intracellulaires aboutissant à l’internalisation de la bactérie (Figure 4) (Bingham et al. 2008; Josse et al. 2017). 25 Figure 4. Voie FnBPs‐Fn‐intégrine α5β1 impliquée dans l’adhésion et l’internalisation de S. aureus d’après Morgene M. Fedy (Thèse d’Université 2018) Ce processus d’internalisation est engagé en faisant intervenir la protéine ILK (Integrin Linked Kinase) associé au récepteur α5β1 (Lee et al. 2011b; Sayedyahossein et al. 2015) qui va elle-même pouvoir activer différentes protéines intracellulaires et notamment la protéine FAK (« Focal Adhesion Kinase ») et la tyrosine kinase Src (Fowler et al. 2003; Agerer et al. 2005). Il va s’en suivre l’activation des protéines PI3K et Akt (Oviedo-Boyso et al. 2011; Wang et al. 2013) qui va permettre le réarrangement du cytosquelette d’actine (Selbach et Backert 2005). La cellule va émettre des pseudopodes autour de la bactérie en vue de l’internaliser au sein d’un endosome formé à partir d’un fragment de membrane cytoplasmique sur lequel S. aureus est fixé (Figure 5) (Hauck et Ohlsen 2006). Figure 5. Visualisation par microscopie électronique de l’endocytose de S. aureus par Agerer et al. L’internalisation de S. aureus est donc par un mécanisme actif de la cellule hôte. L’inhibition de la mobilisation de l’actine par la cytochalasine D entraine une très forte diminution de l’entrée cellulaire 26 de la bactérie (Ellington et al. 1999; Sinha et al. 1999; Mempel et al. 2002). Une étude a également montré une diminution de l’internalisation de S. aureus lorsque que les cellules sont incubées à une température plus basse ce qui s’explique par une diminution de la fluidité de la membrane cellulaire et de la mobilité du cytosquelette d’actine (Sinha et al. 1999). Si la voie d’internalisation qui utilise le récepteur α5β1 est la plus étudiée, des voies « secondaires » ont également été décrites dans la littérature. Une étude a montré que les FnBPs de S. aureus qui peuvent interagir avec la heat shock proteins 60 (Hsp60) cellulaire (Dziewanowska et al. 2000). Initialement décrite comme molécule chaperonne associée à la matrice mitochondriale, Hsp60 a également été observée au niveau de la membrane cytoplasmique (Belles et al. 1999). L’interaction entre l’adhésine FnBP et la protéine Hsp60 a alors été décrite comme pouvant aboutir à l’internalisation de la bactérie ; le pré-traitement de cellules épithéliales avec de Ac bloquant Hsp60 réduisait très significativement l’internalisation de S. aureus (Dziewanowska et al. 2000). Les auteurs ont suggéré que le récepteur Hsp60 serait un corécepteur de l’intégrine α5β1 et favoriserait la formation de complexes entre les FnBPs et l’intégrine α5β1 liée à la fibronectine cellulaire pour déclencher l’internalisation de la bactérie selon le processus décrit précédemment (Figure 6). Cependant un rôle direct du recepteur, capable d’induire son propre signal cellulaire d’internalisation de la bactérie, n’est pas à exclure : une étude a montré que la protéine Hsp60 est capable de contrôler l’activité de Src (Abdel-Ghany et al. 1990). Figure 6. Modèles du rôle potentiel de corécepteur pour Hsp60 d’après Dziewanowska et al. Autres MSCRAMMS En dehors des FnBPs, d’autres MSCRAMMs ont été décrites comme impliquées dans l’internalisation de S. aureus dans les cellules phagocytaires non professionnelles. Une étude a montré que le ClfA peut interagir avec l’Annexine A2 des cellules épithéliales mammaires bovine MAC-T (Ashraf et al. 2017). La co-localisation du complexe formé par ces deux molécules au niveau de la membrane plasmique a été observée par microscopie confocale et ce complexe était ensuite transporté dans le cytoplasme. Les auteurs ont suggéré que cette interaction pourrait favoriser 27 l’internalisation de S. aureus. Hors contexte de l’internalisation de S. aureus, l’Annexine A2 présente un rôle majeur dans la migration cellulaire et la cicatrisation. Des expériences in vitro sur cellules primaires épithéliales nasales ont montré que son expression était diminuée dans un contexte inflammatoire (traitement par IL-4 ou par une combinaison d IFN-γ et de TNF) (Wise et al. 2013). Cependant comme pour Hsp60, il est possible que l’Annexine A2 agisse comme un corécepteur de l’intégrine α5β1. Une étude récente a montré que la protéine SraP peut interagir avec la gp340 exprimée par les cellules A549 et que l’utilisation de souches ΔSraP ou l’utilisation d’un anticorps bloquant anti-SraP réduit l’adhésion et l’internalisation de S. aureus de moitié (Zhou et al. 2021). De nombreux récepteurs cellulaires impliqués dans l’adhésion de S. aureus(Cf paragraphe « Adhésion de S. aureus à la muqueuse nasale ») pourraient jouer un rôle de corécepteurs ou avoir une action dans l’internalisation de S. aureus mais les études des mécanismes moléculaires sont souvent incomplètes ou absentes. Autres protéines pouvant avoir un rôle dans l’internalisation de S. aureus Les autolysines sont des protéines liées de façon non covalente à la surface des bactéries qui possèdent des fonctions métaboliques (hydrolyse du peptidoglycane) et participent à la formation du biofilm (Biswas et al. 2006). L’autolysine A (AtlA) est une adhésine qui ne fait pas partie de la classe des MSCRAMM mais qui va être impliquée dans l’internalisation de S. aureus dans la cellule hôte. L’internalisation de S. aureus était significativement réduite chez les souches mutées au niveau du gène atlA (Hirschhausen et al. 2010). Dans un modèle de cellules endothéliales EA.hy 926, les auteurs ont montré que la protéine Hsc70 (heat shock cognate 70) peut se lier à l’AtlA et permettre l’internalisation de S. aureus. De plus, AtlA qui est capable de se fixer à la fibronectine, pourrait se substituer aux FnBPs ou agir comme un corécepteur de l’intégrine α5β1 dans un mécanisme mettant en jeu l’intervention de FAK-Src ainsi que de PI3K-Akt (Schlesier et al. 2020). Une étude a montré que l’AtlE exprimée par S. epidermidis possède les mêmes caractéristiques et peut favoriser l’internalisation via le récepteur Hsc70 (Hirschhausen et al. 2010; Schlesier et al. 2020). La protéine Tet38 qui est connue pour son rôle de pompe à efflux qui induit une résistance à la tétracycline a été décrite comme impliquée dans la colonisation cutanée chez la souris. Le niveau de colonisation des souris était divisé par 5 avec les souches ΔTet38 (Truong-Bolduc et al. 2014). La même équipe a ensuite démontré l’implication de Tet38 dans l’internalisation de S. aureus dans les cellules épithéliales (Truong-Bolduc et al. 2015). Les auteurs ont utilisé des souches ΔTetR21 qui expriment 5 fois plus de protéines Tet38. Le régulateur TetR21 (tetracycline regulator 21) a pour fonction de réduire l’expression de Tet38 en se fixant sur son promoteur. Les souches ΔTetR21 avaient un niveau de résistance à la tétracycline multiplié par 8 et un taux d’internalisation de S. aureus multiplié par 2. Une étude similaire a montré que les souches ΔTet38 ont un niveau d’internalisation 6 fois inférieur à celui 28 des souches sauvages sur cellules A549. Enfin, les auteurs ont identifié le récepteur scavenger CD36 comme un ligand de Tet38 (Truong-Bolduc et al. 2017). Les Lpls (Lipoprtein-likes proteins) qui sont encodées par les gènes de l’ilot νSaα ont été décrites comme impliquées dans l’internalisation de S. aureus (Nguyen et al. 2015). Les auteurs ont montré que la délétion des 10 lipoprotéines d’une souche appartenant au pulsotype USA300 entraine une diminution significative de l’internalisation de la bactérie dans NPPCs (kératinocytes primaires) et de la virulence dans un modèle d’abcès rénal murin. Ces lipoprotéines partagent toutes une grande similarité et sont très répendues chez les souches de S. aureus isolées chez l’Homme. Par la suite, les travaux de cette équipe ont permis d’identifier les protéines Hsp90 (heat shock protein 90 α et β) comme cible directes des Lpls (Tribelli et al. 2020). Si l’expression de l’isoforme Hsp90α va être induite par le stress cellulaire et notamment par la chaleur, l’expression de Hsp90β est ubiquitaire (Zuehlke et al. 2015). C’est la pré-incubation de cellules HaCaT à 39°C qui provoque une surexpression de Hsp90α et une augmentation du nombre de S. aureus en intracellulaire (Tribelli et al. 2020). Les auteurs ont également montré que l’incubation des cellules avec un anticorps bloquant anti-Hsp90 diminue par 5 l’internalisation de S. aureus et que le « silencing » du gène HSP90α avec un RNA inhibiteur diminue par 2 l’internalisation. Au contraire, aucun effet mesurable du silencing de Hsp90β n’a été observé dans cette étude (Tribelli et al. 2020). Enfin, l’Eap (Extracellular adherence protein), qui est une protéine secrétée se liant de façon non covalente à la paroi de S. aureus, a été décrite comme impliquée dans les processus d’internalisation des cellules HaCaT et des fibroblastes HEL (Haggar et al. 2004; Bur et al. 2013). Une étude a montré que l’utilisation d’Eap recombinante permet l’adhésion et l’internalisation d’espèces bactériennes normalement incapables de pénétrer à l’intérieur des NPPCs telles que Staphylococcus epidermidis, Staphylococcus lugdunensis et Escherichia coli (Bur et al. 2013). Si l’internalisation via Eap nécessite la mobilisation active du cytosquelette d’actine, le récepteur d’entrée et la cascade de signalisation mise en jeu sont inconnus. Enfin, en dehors des NPPCs, il est intéressant de noter qu’une étude a montré que la protéine SEB (staphylococcal enterotoxin B) favorise l’internalisation de S. aureus dans les mastocytes de la muqueuse nasale (Hayes et al. 2019). 3. Devenir du S. aureus intracellulaire Survie et échappement phagosomal Comme décrit dans le paragraphe dédié à la physiologie de l’internalisation, l’entrée de S. aureus se fait au sein d’une vacuole d’endocytose, l’endosome, qui est formé à partir de la membrane cytoplasmique de la cellule hôte et qui est de nature très similaire aux phagosomes observés dans les phagocytes 29 professionnels. La phagocytose est un processus fondamental de l’immunité innée permettant aux cellules de capturer et d’éliminer des éléments exogènes comme les bactéries (Chen et al. 2015b). Que ce soit dans les phagocytes professionnels ou des NPPCs, le devenir naturel du phagosome est de fusionner avec le lysosome, on parle alors de phagolysosome dont l’environnement acide, riche en enzymes hydrolytiques, va entrainer la destruction de son contenu (Flannagan et al. 2009). Les produits issus de cette digestion pourront être réutilisés par la cellule ou seront exportés par exocytose. Cependant, certains pathogènes, dont fait partie S. aureus, sont capables d’échapper à ce processus et de survivre dans la cellule hôte (Horn et al. 2017). Plusieurs mécanismes ont été étudiés pour expliquer la survie intracellulaire de S. aureus, mais la plupart semblent pouvoir coexister dans le temps et dans l’espace, mais il demeure encore beaucoup de zones d’ombres à ce sujet. La Figure 7 présente les différents mécanismes qui ont été décrits.
Etude bibliographique |