L’ECHOGRAPHIE OBSTETRICALE
Notion d’image numérisée
Jusqu’aux années 80, l’imagerie était essentiellement radiologique.
Actuellement, les progrès de la technologie mettent à la disposition des médecins toute une panoplie de techniques parfois concurrentes, mais plus souvent complémentaires dans laquelle le rôle de l’informatique est fondamental (radiologie numérisée, tomodensitométrie, imagerie par résonance magnétique).
Les ordinateurs ne peuvent manipuler que des imagesmises sous la forme d’un tableau de chiffres. La « numérisation » d’une image est l’opération qui fait passer de l’image initiale analogique (déjà formée ou virtuelle), à un codage numérique utilisable par l’ordinateur.
Echographie numérisée
Principe
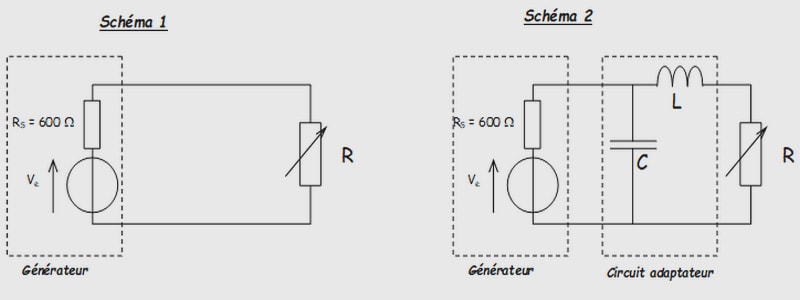
Une image ultrasonore est obtenue par exploration pulsée, d’un secteur de l’organisme, à l’aide d’un fin pinceau d’ultrasons.Le faisceau d’ultrasons, produit par une sonde acoustique, peut être orienté mécaniquement, par modulation de phase sur une matrice d’émetteurs ultrasonores.
Pendant l’exploration, la sonde est placée en contact avec l’épiderme, et le pinceau ultrasonore balaye ainsi une section conique de 90° environ. Le transfert de l’énergie acoustique entre la sonde et le corps est assuré par un gel d’impédance acoustique très proche de celle de l’épiderme. La sonde, émettrice des pulses ultrasonores, est également utilisée comme récepteur de l’écho-ultrasonore.
L’analyse du spectre des énergies des signaux réfléchis, en fonction de l’instant de retour de ceux-ci à la sonde, permet de déterminer les positions relatives des couches de densités différentes. Ce mode de fonctionnement, dit « mode pulsé en écho » ou « travail en réflexion » repose sur le principe suivant :
Une onde ultrasonore de fréquence « f », se propage àtravers un milieu avec une vélocité « v ». La longueur d’onde v/f représente la distance entre deux zones de compression acoustique maximale et limite donc la résolution d’un appareillage à ultrasons. Afin d’obtenir une résolution maximale, les fréquences ultrasonores utilisées seront les plus grandes possibles mais cependant de valeur limitée en raison de l’atténuation d’une onde ultrasonore dans l’organisme. En effet, cette atténuation croît avec la fréquence de l’onde utilisée et avec la profondeur de la zone investiguée.
Les différents tissus réfléchissent l’onde ultrasonore en fonction de leur impédance acoustique Ζ= ρv où ρest la masse volumique du tissu considérée.
La fréquence sonore du signal utilisé, de 2,5 à 20 MHz, permet d’obtenir, après traitement numérique, de bonnes images des tissus mous. Usuellement, des fréquences de 2,5 à 3,5 MHz sont utilisées pour l’exploration des structures profondes comme l’abdomen, les fréquences voisines de 5 MHz étant plutôt réservées à l’examen d’organes superficiels, enfin les fréquences les plus hautes, de 5 à 15 MHz servent à l’examen de petites structures comme la thyroïde et les vaisseaux périphériques de l’œil.
La sonde, convertisseur électro-acoustique, généralement constituée d’un ou de plusieurs cristaux piézo-électriques, convertit en signaux électriques les échos acoustiques renvoyés par les différentes interfaces entre les milieux d’impédances acoustiques différentes. Ces signaux électriques analogiques sont amplifiés et filtrés (filtrage analogique), puis sont convertis en information numérique et traités par un ou plusieurs microprocesseurs intégrés dans l’appareil. Un algorithme de reconstruction, archivé en mémoire morte, distribuel’information pixel par pixel dans une mémoire vive. Le contenu de celle-ci est ensuite utilisé pour produire le signal vidéo envoyé vers un système de visualisation (figure 4).
Application
Une image obtenue par échographie ultrasonore représente les propriétés mécaniques d’élasticité et de densité d’un tissu. On peut reconnaître sur une image échographique les structures anatomiques, car les frontières organiques et les interfaces fluides-tissus y sont aisément discernables.
COMMENTAIRES, DISCUSSIONS ET SUGGESTIONS
COMMENTAIRES ET DISCUSSIONS
La consultation prénatale joue un rôle important dans la réduction de la mortalité maternelle et néonatale, notamment dans les pays en développement.
L’échographie obstétricale peut apporter une amélioration des informations, si toutefois son utilisation est pertinente et accessible à toutes les femmes enceintes.
L’étude que nous avons entreprise au CSMI de Tsaralalàna porte sur la valeur informationnelle de l’échographie obstétricale.
Prise en charge des femmes enceintes en CPN
Au CSMI de Tsaralalàna, le schéma de prise en charge montre que les femmes enceintes doivent faire au moins quatre consultations prénatales pour chaque grossesse. Il s’agit d’une stratégie adoptée par le Ministère chargé de la Santé à Madagascar, compte tenu des recommandations de l’OMS. En effet, selon cette organisation, toutes les femmes enceintes devraient bénéficier d’un minimum de 4 CPN d’au moins 20 minutes chacune aux fins de prévention, de dépistage et de prise en charge précoce des complications de la grossesse(23).
Nombre de femmes enceintes ayant eu au moins un examen échographique obstétrical
En 2007, le nombre de femmes enceintes vues au CSMI de Tsaralalàna s’élève à 855, sur 3.822 femmes enceintes attendues, soit une couverture de CPN de 22,4%, si on ne considère que le groupe cible du secteur sanitaire du CSMI. Sur 855 femmes enceintes suivies en CPN, 224 ont euau moins un examen échographique obstétrical, soit 26,2%.
Nombre d’échographies par femme enceinte
Les 224 femmes enceintes de la présente étude ont réalisé 1 échographie chacune, pour 104 femmes (46,4%), 2 échographies chacune pour 54 femmes (24,1%), 3 échographies pour 35 femmes (15,6%), et 4 échographies chacune pour 31 femmes (13,9%).
Le nombre total d’examens échographiques réalisés est de 441. Il faut remarquer que 73,8% des femmes enceintes vues en CPN au CSMI de Tsaralalàna n’ont pas eu d’examens échographiques pour des raisons multiples (problèmes d’accessibilité financière, absence de motif déterminant comme les signes évoquant un facteur de risque…).
Profil des femmes enceintes de l’étude
Age et situation matrimoniale
Les femmes enceintes de l’étude ont 18 à 35 ans dans la majorité des cas (84,8%).
La proportion des femmes mariées est de 82,6% (il s’agit ici de mariage légal).
Parité et niveau d’instruction
Les femmes enceintes de l’étude ont une parité variant de 2 à 6 dans 78,1% des cas. Les primipares et les grandes multipares ne représentent que 21,9% des cas des femmes de l’étude. Les femmes enceintes qui utilisent le service de CPN du CSMI de Tsaralalàna sont généralement du niveau secondaire (42%). On enregistre toutefois des illettrées et des femmes de niveau universitaire.
Profession et domicile
Les femmes enceintes utilisatrices du service de CPN du CSMI de Tsaralalàna sont dominées par les employées du secteur formel et celles des secteurs public et privé. La situation en plein cœur de la ville peut expliquer en partie cette situation : l’accessibilité géographique est plus facile.
Informations échographiques à la suite de prescriptions basées des signes cliniques ou biologiques évocateurs de risque
Ces informations apportent souvent des renseignements complémentaires et des précisions par rapport aux motifs cliniques ou biologiques de la demande d’examen échographique.
Sur 27 demandes basées sur des signes cliniques évocateurs de risque, l’échographie apporte des renseignements précis et précieux qui permettent au CSMI de prendre les meilleures décisions de prise en charge.
Par exemple :
• Au motif bdcf (-), l’échographie répond mort in utéro
• Au motif inconcordance de l’HU/âge de la grossesse concernant 3 cas, l’échographie répond :
– grossesse de 28 semaines d’évolution normale (pour 1 cas),
– grossesses gémellaires pour 2 cas avec pour chacune 1 fœtus d’évolution normale et le 2 e d’évolution arrêtée.
Certaines réponses paraissent toutefois non concordantes.
Par exemple :
• Au motif saignement du 1er trimestre (7 cas), l’échographie répond pour 5 cas, grossesse d’évolution normale et pour 2 cas, grossesses extra-utérines.
• De même sur les 369 motifs de demande, basés sur le suivi de l’évolution de la grossesse,l’échographie répond pour 361 cas, grossesse d’évolution normale, pour 3 cas circulaire de cordon et pour 5 cas, malposition fœtale.
Ces résultats montrent que malgré tout, l’échographie complète la CPN et permettent avec les CPN des actions prénatales d’efficacité avérée et réalisables dans les pays en développement (24).
SUGGESTIONS
Pour une utilisation plus rationnelle et plus efficace de l’échographie obstétricale, nos suggestions portent sur :
• un recours à l’échographie non systématique mais basé sur l’existence des signes évocateurs de risque,
• une amélioration de l’accessibilité aux examens échographiques obstétricaux.
Recours à l’échographie basée sur des signesévocateurs de risque
Objectif
L’objectif est de pouvoir prendre les bonnes décisions de prise en charge des risques de la grossesse, tout en tenant compte de l’accessibilité financière des patientes.
Stratégies
Les stratégies reposent sur :
• La disponibilité de l’échographie et l’existence de techniciens qualifiés pour produire une bonne lecture des résultats.
Ceci appelle une formation de spécialistes suffisamment nombreux pour répondre aux besoins des formations sanitaires.
Ceci nécessite également la disponibilité des équipements et matériel requis.
• Un examen clinique, gynéco-obstétrique et biologique minutieux pour détecter les signes évocateurs de risque de la grossesse, aumoment opportun :
Ceci plaide en faveur de réaliser au moins 4 CPN pour chaque grossesse et de la disponibilité des examens de laboratoire requis.
Ceci plaide également en faveur de la formation recyclage du personnel en gynéco-obstétrique et en CPN.
• Les malgaches sont pauvres en général : plus de 60% vivent en dessous du seuil de pauvreté. En ce qui concerne les utilisatrices du CSMI de Tsaralalàna, 32,6% des femmes enceintes évoluent dans le secteur informel. Le coût de l’examen échographique constitue un problème de santé public, ceci justifie notre deuxième suggestion. Une utilisation rationnelle de l’échographie obstétricale pourrait permettre de faire un examen motivé et accessible àla majorité des patientes (25)(26).
Amélioration de l’accessibilité aux examens échographiques obstétricaux
Objectif
L’objectif est de permettre à toutes les femmes enceintes d’avoir accès à l’échographie obstétricale.
Stratégies
Les stratégies reposent sur :
• Une tarification abordable des examens échographiques :
– l’idéal est la gratuité des examens pour les femmes enceintes qui présentent des signes évocateurs de facteurs de risque de la grossesse ;
– les échographies de complaisance devront faire par contre l’objet d’une tarification adéquate.
• La disponibilité d’un centre d’échographie Au moins au niveau des CHD1 à Madagascar, en zone rurale et au niveau des CSB2 en zone urbaine.
CONCLUSION
L’étude que nous avons menée au CSMI de Tsaralalàna, sur la valeur informationnelle de l’échographie obstétricale dansla surveillance de la grossesse, a permis de mieux cerner la place de l’échographie dans les consultations prénatales.
En effet, sur 855 femmes enceintes vues en CPN, 224 sont bénéficiaires d’un examen échographique obstétrical au moins. Notre étude a pu montrer qu’il n’est pas nécessaire de réaliser une échographie defaçon systématique au cours de chaque séance de CPN. Pour la plupart des femmes enceintes, la surveillance de la grossesse peut se contenter des CPN cliniques et biologiques. Par contre, en présence de signes évocateurs de facteurs de risque de la grossesse, l’échographie s’impose là où elle est indiquée. Devant certains signes tels que l’hémorragie du premier trimestre où il faut craindre, une éventuelle grossesse extra-utérine, un avortement ou une grossesse molaire, devant un signe comme l’hémorragie du troisième trimestre où il faut guetter l’éventuelle existence d’un placenta praevia ou d’un hématome rétroplacentaire, l’échographie obstétricale est précieuse.
Sur 441 examens échographiques réalisés par les femmes enceintes de notre étude, l’échographie a été normale dans plus de 369cas. Ceci montre qu’il faut une utilisation rationnelle de cette nouvelle technologie surtout en tenant compte des revenus modiques de la plupart des ménages dans le contexte socio-économique qui prévaut dans le pays.
Afin d’améliorer la disponibilité et l’utilisation de l’échographie, notre première suggestion porte sur le recours à l’échographie basé sur des signes évocateurs de facteurs de risque de la grossesse et la disponibilité de techniciens compétents. Notre deuxième suggestion concerne l’amélioration de l’accessibilité aux examens échographiques. Il s’agit de faciliter l’accès de toutes les femmes enceintes à l’échographie en privilégiant celles qui présententdes signes évocateurs de facteurs de risque. Le dépistage de ces facteurs permet de prendre les décisions qui s’imposent pour une prise en charge efficace et pertinente.
Table des matières
INTRODUCTION
PREMIERE PARTIE : GENERALITES SUR L’ECHOGRAPHIE ET LA CONSULTATION PRENATALE
1. LA CONSULTATION PRENATALE
1.1. Santé maternelle et néonatale dans le monde
1.1.1. Affections maternelles et consultations prénatales
1.1.2. Affections néonatales
1.2. Contenu de la consultation prénatale
1.2.1. Dépistage de certains facteurs de risque non modifiables
1.2.2. Dépistage des facteurs de risque pendant la grossesse
2. L’ECHOGRAPHIE OBSTETRICALE
2.1. Notion d’image numérisée
2.2. Echographie numérisée
2.2.1. Principe
2.2.2. Application
DEUXIEME PARTIE : ETUDE DE LA VALEUR INFORMATIONNELLE DE L’ECHOGRAPHIE OBSTETRICALE AU CSMI DE TSARALALANA
1. CADRE D’ETUDE
1.1. Le CSMI de Tsaralalàna
1.1.1. Organisation des services et locaux
1.1.2. Personnel du CSMI
1.2. Le secteur sanitaire
1.2.1. Démographie
1.2.2. Plan du secteur
2. METHODOLOGIE
2.1. Type d’étude
2.2. Période d’étude
2.3. Population d’étude
2.3.1. Critères d’inclusion
2.3.2. Critères d’exclusion
2.4. Echantillonnage et taille de l’échantillon
2.5. Approche méthodologique
2.6. Recueil des données
2.7. Saisie et traitement
2.8. Limite et éthique
2.9. Paramètres d’étude
3. RESULTATS
3.1. Prise en charge des femmes enceintes en CPN
3.2. Nombre de CPN
3.3. Femmes enceintes vues en CPN
3.4. Nombre d’examens échographiques obstétricauxréalisés
3.5. Profil des femmes enceintes de l’étude
3.5.1. L’âge
3.5.2. La situation matrimoniale
3.5.3. La parité
3.5.4. Le niveau d’instruction
3.5.5. La profession
3.5.6. La résidence
3.6. Facteurs de risque
3.7. Informations apportées par l’échographie obstétricale
TROISIEME PARTIE :COMMENTAIRES, DISCUSSIONS ET SUGGESTIONS
1. COMMENTAIRES ET DISCUSSIONS
1.1. Prise en charge des femmes enceintes en CPN
1.2. Nombre de femmes enceintes ayant eu au moinsun examen échographique obstétrical
1.3. Nombre d’échographies par femme enceinte
1.4. Profil des femmes enceintes de l’étude
1.4.1. Age et situation matrimoniale
1.4.2. Parité et niveau d’instruction
1.4.3. Profession et domicile
1.5. Facteurs de risque
1.5.1. Facteurs de risque dépistés lors de l’interrogatoire en CPN
1.5.2. Facteurs de risque dépistés en CPN clinique
1.6. Informations apportées par l’échographie
1.6.1. Informations échographiques sur demande
1.6.2. Informations échographiques à la suite de prescriptions basées des signes cliniques ou biologiques évocateurs de risque
2. SUGGESTIONS
2.1. Recours à l’échographie basée sur des signes évocateurs de risque
2.1.1. Objectif
2.1.2. Stratégies
2.2. Amélioration de l’accessibilité aux examens échographiques obstétricaux
2.2.1. Objectif
2.2.2. Stratégies
CONCLUSION
BIBLIOGRAPHIE