DEPISTAGE DU CANCER DU COL : ETUDE COMPARATIVE ENTRE LE FROTTIS CERVICO-VAGINAL CONVENTIONNEL ET l’INSPECTION VISUELLE A L’ACIDE ACETIQUE(IVA)/L’INSPECTION VISUELLE AU LUGOL(IVL) A PROPOS DE 379 CAS DANS LE SERVICE DE LA GYNECOLOGIE DE L’HOPITAL DU MALI
Facteurs infectieux
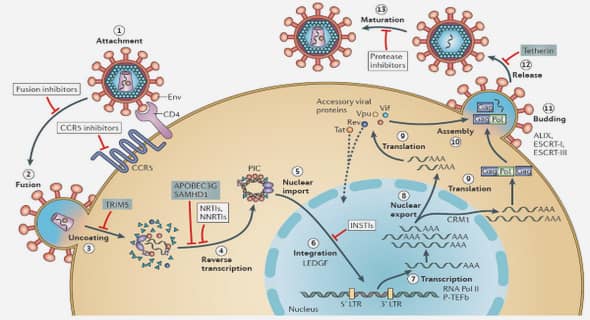
L’infection à HPV : Près de 80 à 90% des cancers du col utérin sont provoqués par l’HPV, un agent sexuellement transmissible en général par le contact direct avec des muqueuses ou une peau infectée. La grande majorité des infections sont transitoires et vont disparaitre en moins de 18 mois, surtout chez les femmes de 30 ans et moins. La persistance de l’infection peut engendrer des anomalies cellulaires, qui dans le développement naturel de la maladie, peuvent mener aux lésions précancéreuses et au fil des années vers des cancers invasifs. La prévalence de l’infection à HPV est estimée à 30% avant 31 ans (du fait de l’activité sexuelle intense à cet âge) et elle décroit progressivement avec l’âge avant d’atteindre 5% au-delà de 50 ans. On distingue les papillomavirus humains en fonction de leur oncogénicité potentielle dont HPV à bas risque (à l’origine des condylomes acuminés) et HPV à haut risque oncogène. Parmi les papillomavirus à haut risque, les génotypes 16 et 18 sont impliqués dans 70 à 80% des cancers invasifs du col utérin. Quatre facteurs de risque essentiels permettent la persistance de l’infection et l’apparition d’une dysplasie : les types viraux HPV, la charge virale, la réponse immunitaire de l’hôte à l’infection et les facteurs environnementaux tels que les cervicites à répétition, l’ectropion cervical, les hormones et le tabac.
L’infection au Virus Herpès Simplex 2(HSV2) : Il s’agit d’un virus qui opère comme facteur associatif avec l’HPV mais sans action direct. Il semble qu’il joue un rôle dans la genèse des lésions dysplasiques. Le duo HPV-HSV2 augmente le risque et multiplie de deux à trois la probabilité du cancer du col utérin.
L’infection à chlamydia trachomatis : Une infection sexuellement transmissible très souvent rencontre qui entraine une cervicite et une métaplasie facilitant l’infection par l’HPV.
Autres infections sexuellement transmissibles :
Le cytomégalovirus CMV et le virus de l’immunodéficience humain VIH sont réputés comme des cofacteurs potentialisant le risque de développement de lésions précancéreuses.
Facteurs sexuels et obstétricaux
Ces facteurs sont souvent retrouvés chez la majorité des femmes atteintes
Age précoce des rapports sexuels.
Age précoce de la première grossesse.
Partenaires sexuels multiples.
Mariage précoce.
Grossesses et parité multiples. Age précoce des rapports sexuels et de la première grossesse peuvent s’expliquer par le fait qu’à l’adolescence le col utérin est immature, ce qui rend le vulnérable aux chocs subis lors des coïts et pendant l’accouchement. Les cellules du col utérin ont la particularité de renouvellements cellulaires répétitifs, cela favorise les transformations malignes secondaires aux traumatismes.
Selon Giraud, le risque de cancer du col et de dysplasie cervicale augmente lorsque l’âge au premier rapport sexuel s’abaisse et que le nombre de partenaires sexuels augmente.
La parité et la grossesse multiple sont des facteurs de risque qui accentuent la survenue du cancer du col utérin. La parité demeure un facteur lié aux traumatismes lors de l’accouchement. D’importantes études menées en Amérique du Nord et en Amérique latine ont démontré le rôle que joue la parité dans la carcinogenèse du col utérin. Les modifications hormonales et immunologiques pendant la grossesse favorisent la métaplasie et le développement des HPV.
La grande parité est liée à la progression de l’infection à HPV, à cause de l’ectropion cervical qui est plus important chez les multipares, et augmente avec le nombre de grossesses.
Contraception orale
La contraception orale est considérée comme facteur potentiel du développement du cancer du col utérin. La plupart des études de cohortes ou de cas –témoins vont dans le sens d’une augmentation du risque, en particulier pour la prise de contraceptifs oraux à long terme « durée supérieure à 5 ans ». Cela se vérifie pour la dysplasie cervicale, le carcinome in-situ et le cancer invasif. Les femmes sous contraception orale utilisent moins fréquemment les protections mécaniques qui demeurent une barrière vis-à-vis des facteurs cancérogeniques potentiels, ce qui augmente le risque de contamination par HPV. [25] [26] Une étude réalisée par l’International Agency for Research on Cancer (IARC) et reposant sur le suivi de près de 1900 femmes en Thaïlande, Philippines, Maroc, Brésil, Pérou, Paraguay, Colombie et en Espagne : les femmes HPV positives pourraient avoir un risque 3 fois plus élevé de développer le cancer si elles ont utilisé la pilule pendant 5 ans ou plus et 4 fois après 10 ans d’utilisation. Quoi qu’il en soit les résultats ne permettent pas de recommander d’interrompre la contraception orale en cas de test anormal.
Tabagisme
Le tabagisme actif et passif est significativement associé aux lésions cervicales. Les fumeuses ont un risque deux fois plus élevé de cancer du col utérin. En effet, le nombre de cigarettes fumées par jour est corrélé à la sévérité de la pathologie et la durée de l’exposition au tabac ; les femmes qui fument plus de 10 cigarettes par jour ont un plus grand risque de lésions cervicales intra-épithéliales de haut grade. Le tabac semble empêcher la guérison spontanée des lésions précancéreuses, et permettre ainsi l’évolution vers le cancer et il diminue aussi la réponse immunitaire en augmentant les risques d’infection persistante. Le tabac a également un effet carcinogène en plus de son effet immunosuppresseur (inhibition des cellules de Langerhans) qui peut favoriser la survenue des lésions infectieuses.
Les facteurs socio-économiques : Le niveau socio-économique bas est considéré comme un facteur de risque du cancer du col utérin. Le cancer invasif du col utérin touche habituellement les femmes de bas niveau socio-économique, du fait de leur revenu limité, d’une hygiène défectueuse, et de l’absence de comportements préventifs.
Facteurs alimentaires : La carence en vitamine A (rétinol) ou un de ses précurseurs est parfois évoquée, parmi les facteurs alimentaires. Son rôle approprié est encore mal élucidé.